糖尿病について
 糖尿病とは書いて字のごとく、尿から糖分が出てくる病気です。糖分とはもともとは体のエネルギー源として血管内に存在しています。この血液内にある糖分を血糖と言います。筋肉や臓器などが活動する際にこの血糖を使用することでエネルギーとして消費するのです。しかし血糖が過剰にあると、血管に炎症を引き起こし血管障害を引き起こすため、エネルギーがあればあるほど良いわけではありません。一時的に血糖値が高い状態ですとインスリンという血糖値を下げるホルモンが働いて正常な状態に戻します。しかし持続して血糖値が高い状態ですとインスリンだけでは血糖が正常化しないことから、過剰な血糖が腎臓を介して尿として外に出ていきます。
糖尿病とは書いて字のごとく、尿から糖分が出てくる病気です。糖分とはもともとは体のエネルギー源として血管内に存在しています。この血液内にある糖分を血糖と言います。筋肉や臓器などが活動する際にこの血糖を使用することでエネルギーとして消費するのです。しかし血糖が過剰にあると、血管に炎症を引き起こし血管障害を引き起こすため、エネルギーがあればあるほど良いわけではありません。一時的に血糖値が高い状態ですとインスリンという血糖値を下げるホルモンが働いて正常な状態に戻します。しかし持続して血糖値が高い状態ですとインスリンだけでは血糖が正常化しないことから、過剰な血糖が腎臓を介して尿として外に出ていきます。
昔の人はこの尿を
- 柑橘系の独特な臭いがある
- 尿にアリが群がる
等の特徴があったことから糖尿病と名付けました。一見するとうまく腎臓が処理してくれているから問題ないように見えますが、腎臓が出せる糖分の量も限界があります。そのため血管に血糖が多量にある状態が続くと体中の血管にダメージがおき全身に様々な症状が起こりえます。さらには血糖を外に出そうとすることで腎臓自体にも負担がかかりダメージを受けるようになるのです。
この糖尿病ですが、大きく分けて1型と2型の2つのタイプがあります。それぞれの特徴ですが、先ほど記載した血糖値を下げるインスリンが深くかかわってきます。
1型糖尿病:インスリンが作られないことで血糖値が悪化する病気です
膵臓のβ細胞がインスリンを作って血糖値を下げるのですが、1型糖尿病の方はこの膵臓が上手く働かなくなりインスリンが作られなくなります。血糖値を上げるホルモンはたくさんあるのですが、血糖値を下げるホルモンはインスリンのみのため、インスリンが体内で作られなくなると血糖値は常に高い状態になります。なぜ膵臓のβ細胞が上手く働かなくなるか細かいメカニズムは解明されていませんが、自己免疫疾患(自分の免疫細胞がエラーを起こして自分の細胞を攻撃する疾患)ではないかと言われています。糖尿病全体の中でも頻度は少なく10人に1人もいない状況です。一方で、小児含めた若い人の糖尿病の方は1型糖尿病が多いです。現在β細胞が働くように作用する薬は開発されていないため、1型糖尿病の方は、インスリンを長期にわたり注射する必要があります。
2型糖尿病
インスリンが膵臓で作られていても量が不足している、もしくは作られたインスリンに抵抗を示す糖尿病です。難しい言い回しですが、
- 食事量が多すぎて、インスリンの量が足りない
- 運動不足で肥満になり、インスリンが効きづらい
といった生活習慣が主となる糖尿病です。多くの糖尿病の方はこちらの2型になり、9割近くの方の糖尿病になります。先ほどの1型糖尿病と違い軽症の場合は内服薬で治療開始します。ただし重症の方は1型糖尿病同様にインスリン注射などが必要になります。1型糖尿病と違い生活習慣を改善することで、糖尿病がよくなり薬が離脱できる人も中にはいます。
糖尿病は今や日本の国民病とも言われる病気です。糖尿病の診断に当てはまる方は、1000万人以上とも言われ、予備軍を含めると2000万近くいくのではと言われています。
一方で糖尿病と診断されているのにも関わらず、実際に治療を受けている人は7割程度だと言われています。糖尿病の治療を受けない多くの人が、『実際に症状が何もないから放っておこう』だと思います。痛い、苦しいなどあれば治療を求めますが、症状が何もないと治療意欲が湧かないかもしれません。このように糖尿病は病名こそ広く知られていますが、症状がいまいちわからないので放置しやすいことで有名です。そこで次に糖尿病の症状についてみていきましょう。
糖尿病とがんの関係
 『尿が甘くなるだけならどうでも良いか』と思ってる糖尿病の方、そんなに甘い病気では糖尿病は決してありません。医学用語で『糖毒性』と呼ばれる言葉があります。実は糖分とはエネルギーであると同時に体にとって毒でもあるのです。
『尿が甘くなるだけならどうでも良いか』と思ってる糖尿病の方、そんなに甘い病気では糖尿病は決してありません。医学用語で『糖毒性』と呼ばれる言葉があります。実は糖分とはエネルギーであると同時に体にとって毒でもあるのです。
初期であれば体内の血糖を正常化しようと、体が無意識のうちに血糖をコントロールしようとします。その結果として、
- 口渇
- 多飲・多尿
- 体力低下
- だるさ・眠気
等の初期症状が起こります。しかし急激に起こるのではなく徐々に糖尿病は進行するため、
これらの症状で、糖尿病を心配して受診される方はほとんどいないでしょう。このように体内でコントロールして血糖を調整しようとしても、対処しきれずに血糖が高いことが続くと、血糖自体が血管にダメージを与えるようになります。エネルギー源にもなる糖分ですが、糖毒性という言葉が実はあり過剰だと体にとって毒になるのです。 特に悪化しやすい部位としては、
① 末梢神経の障害→②目の障害→③腎臓の障害
の順に起こると言われています。これらを糖尿病の3大合併症といいます。それぞれについて確認していきましょう。
① 末梢神経障害
細い神経からダメージが受けやすいです。そのため高血糖状態が続くとまず神経の末梢が障害されます。神経の種類にも色々あり
(1)知覚神経・・・温度や痛みを感じる神経
(2)運動神経・・・運動するように指示が伝わっていく神経
(3)自律神経・・・体温や性欲、食欲などの状態を自動で調整する神経
等があります。それぞれの神経が障害されると
(1)知覚神経の障害では、
- 手足のしびれや感覚が鈍くなる
- こむら返りが起こりやすい
(2)運動神経の障害では、
- 四肢の筋力の低下
- 目の周りの筋肉がぴくつく
(3)自律神経障害では、
- 立ちくらみ
- ほてり
- 食欲低下や増進
- 勃起障害
などが起こります。ひどくなると足に傷などがついても知覚神経が働かず痛みを感じないまま生活してしまい潰瘍から壊死していくことになります。最悪、壊死の範囲が広いと足を切断して治療しなければならなくなります。
② 糖尿病網膜症
末梢神経が障害された次に糖尿病で障害されやすい部位が『目』になります。目の網膜を走ってる血管は非常に細いため、高血糖が続くことで簡単に毛細血管が破れてしまい出血してしまいます。毛細血管が破れた部位が一部であれば。新しい血管が伸びていきますので、症状が初期であれば出ません。しかし新しい血管はもろく破れやすいため、徐々に出血部位が広がっていきます。そうすると
- 視野がみえにくい
- 視野がぼやける
等の目の症状が出てきます。この時点で眼科を受診して糖尿病が疑われる方もいらっしゃいます。治療としては、虚血部分の網膜にレーザー光凝固を当てたり、硝子体自体手術したりして対応します。一部であればこれで加療できるのですが、糖尿病のコントロールが悪いと次から次に毛細血管が破れてしまい最終的には失明まで行くことがあります。
③ 糖尿病腎症
糖分は糖尿病でなければ本来尿から出てくるものではないです。腎臓、尿管で大部分が再吸収されますが、糖尿病で血管内の糖分があふれ出ていると、尿から糖分が出るようになります。しかし糖分が通過し続けることはろ過装置である腎臓の膜を傷つけてしまいます。そうすると糖分以外にも様々なものがろ過装置を通過するようになります。 一番重要な物質がタンパクです。タンパク質はアミノ酸の複合体のため分子の中でも大きな物質になるのですが、たんぱく質が尿から出てくるということは、ほぼろ過装置が穴だらけになって、腎臓が役目を果たしていないことになります。そのため重要な栄養源が体から出て行ってしまうことで、
- 疲れやすい
- めまいが起きる
- だるさがある
等の症状があります。さらに腎臓が糖分で傷つき続けると他の能力も低下していきます。ろ過装置として必要な栄養を再吸収する以外に大切な能力が、不要な水分や毒素を尿として外に出すことです。この能力が低下していくことで、
- むくみやすい
- 血圧が上がる
等の症状がおきます。最悪腎臓が全く機能をなさなくなると尿を作らなくなってしまい、水分、毒素で溢れてしまい、尿毒症といって命に関わる状態になります。ここまで腎臓の機能が低下した場合二度と腎機能は元に戻りません。その場合は透析といって、人工の機械を週に三回、太い針を刺して、数時間かけてろ過する必要が出てきます。週に3回永遠にやる必要があるため、お盆休みやお正月も必ず透析する必要があります。旅行などはおろか、行動にかなりの制限を設けることになります。 さらに、1日数回排尿することを2,3日に1回で済まそうとするので、水分および栄養状態に関してはかなり厳密な制限が加わります。一時的に我慢したら透析から離脱できるわけではなく、一生付き合わなければならないため非常に苦痛を伴う余生を送ることになってしまいます。
このように糖尿病三大疾患は、軽度であれば糖尿病のコントロールが付き次第改善することができます。一方で、重度の症状まで行ってしまうと、
- 末梢神経障害→足の壊死による切断
- 目の障害→失明
- 腎臓の障害→透析
ともう元には戻らない状態(不可逆性)までなってしまいます。そのため、決して『尿に糖が出てくるだけ』なんて甘い病気では決してありません。
糖尿病の合併症について
糖尿病の三大合併症以外にも様々な合併症を糖尿病は引き起こします。一番は先ほどの
- 神経
- 目
- 腎臓
以外の血管含めて全ての血管に障害を起こす動脈硬化です。血管が、血糖でべたべたになることで固くなり、さらには血液自体もドロドロになり詰まりやすくなります。動脈硬化で様々な臓器がダメージを受けるのですが、特に怖いのが脳と心臓です。
- 心筋梗塞
- 脳梗塞
- 脳出血
といった病気が動脈硬化の進行で起こりえます。これらの病気は、死因の多い順にみても、
1位癌
2位心筋梗塞含めた心疾患
3位肺炎
4位脳出血や脳梗塞
とかなり高い頻度で命に直結します。糖尿病がある方は、
- 高血圧症
- 脂質異常症
等の疾患も合併していることが多いため、動脈硬化が急速に進行している可能性があります。『好き勝手飲み食いして、ぽっくり亡くなるならそれもいいかなぁ』って思ってる方は甘いです。死因が多い一方で、起こったら必ず亡くなるわけではありません。そもそも、心筋梗塞や脳梗塞はオノで切られたような激しい痛みを伴うことが多いです。また脳梗塞などは片麻痺や、喋れなくなり、ほぼ寝たきりで過ごす方も多いです。死なないまでも生きるのが辛い状態に陥る可能性があるのです。 また糖尿病は血管だけにはままならず全身を蝕んでいきます。血管は全ての臓器をつなぐため色々な症状が起きるのです。動脈硬化以外の合併症でも
- 免疫力低下(インフルエンザなど身近の感染症にかかりやすくなるうえに、特殊な菌やカビなどの怖い病気にも感染するようになります)
- 胃潰瘍(胃や腸の動きが悪くなることで嘔気や腹痛など起こります。ひどくなると胃に穴が開いて緊急手術が必要になります)
- 骨粗しょう症(血管だけでなく骨ももろくなっていきます。このことでちょっと転んだりぶつけたりするだけで簡単に骨折するようになります)
- 緑内障・白内障(先ほどの目の血管のみならず、眼圧が上がったり、レンズ自体が濁ったりします。糖尿病性網膜症と合併すると急激に視力が低下します)
- 皮膚症状(糖分を出すために水分が大量に出ていくことで、乾燥肌になり痒みや赤みが出てきます。さらに傷が治りづらいなどの特徴があります)
- 精神疾患(糖尿病の約30%にうつ症状があるといいます。様々な合併症に加えて、治らないことも多く気持ちが落ち込んだり、イライラするようになっていきます)
等挙げればきりがない位様々な症状が起こりえます。糖尿病はドミノ崩しのように一回一つの症状が起き出すと、次から次へと色々な臓器が障害されて合併症が起きていく恐ろしい病気になります。
糖尿病の診断について
糖尿病の概要、症状について読んだ方は、
- 自分がそもそも糖尿病なのか?
- どのくらいの重症度なのか?
という疑問にぶつかると思います。糖尿病の診断は次の表に示されています。
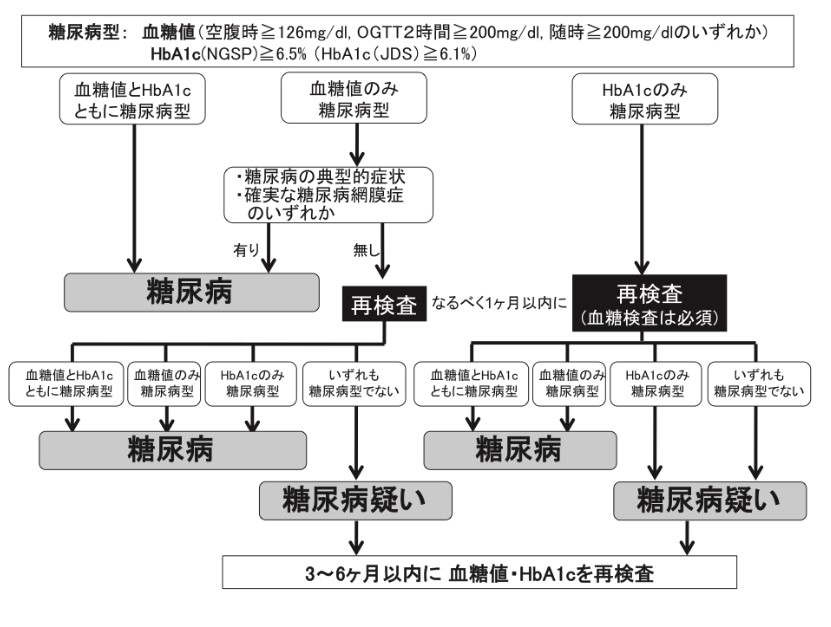
ここで重要なのが
- 血糖値
- HbA1c
の二つになります。血糖値は今までも登場した通り血液内の糖の値です。しかしこの血糖値ですが、1日の中で乱高下します。
- 食事
- 運動
- ストレス
などなど補充したり、消費したりでかなり変動します。特に食事に関してはかなり影響をうけるため、食べた食事内容、量によって値が違います。そのため
- 空腹時血糖(朝起きた直後の絶食状態) 126以上
- OGTT2時間(75gのブドウ糖を食べた2時間値)200以上
- 随時血糖(食後など普段の値)200以上
と空腹か食べた後かで基準値が変わります。このように血糖値だけだと基準があいまいになるため、HbA1cを一緒に診断に使います。Hbとは赤血球の一部でヘモグロビンと読みます。このHbが血糖値と結合した比率をみることで診断に用います。このHbA1cの良い点は、血糖値の1、2か月の平均値を示す点です。つまり、1日で乱高下することもなく、食事内容などで変化することないため、血糖値と合わせて診断に用います。HbA1cが6.5以上であれば異常値と考えます。
ガイドラインではこのHbA1cと血糖値がともに異常値の場合、糖尿病と診断致します。一方でどちらかしか異常がない場合は、
- 血糖値のみが高い場合は先ほど記載した症状があれば糖尿病と判断
- HbA1c、および症状がなく血糖値のみが高い場合は1か月以内に再度精査
となっております。血糖値が高く症状がある方は急激に悪化しており、HbA1cに反映されていない可能性があるため診断となります。一方でHbA1cのみや血糖値が高くても症状がない場合は再度精査を求めています。一度糖尿病と診断した場合は長期にわたり治療する必要があるため慎重を要すようになっています。再検査でも糖尿病の診断を満たさない方は糖尿病境界型(糖尿病予備軍)といった要注意の診断になります。一般的には、
- 110<空腹時血糖<126
- 140<随時血糖<200
- 5.7%<HbA1c<6.4%
のどれか一つでも当てはまった方は要注意になります。診断に当てはまらなかったといって油断してしまうと糖尿病予備軍の方はすぐに糖尿病に片足を突っ込んでしまうので気を付けましょう。
当院の糖尿病の診察について
糖尿病の診断および重症度は先ほど記載した
- 血糖値
- HbA1c
が非常に重要になります。当院ではこの2項目を即日(10分前後)で結果が出るように致しています。また、血糖値は食事に影響しますので一般的は空腹時血糖が推奨されていますが、空腹時ということは朝食べずに受診することになります。仕事などのライフワークで朝に受診が難しい方も多い方と思います。当院で大切にしていることは、『数値を治す』ことではなく『高血糖から患者様を守る』ことを目標にしております。そのため、正確な数値を測ることに躍起になって、受診できなくなってしまえば本末転倒です。そのため当院では患者様が、
- いつ
- どのような食事を摂ったか
採血前に看護師が確認したうえで、施行致します。そして随時血糖として評価いたしますので、どの時間でもお気軽に受診してください。採血結果で糖尿病と診断された方は、
- 現時点でどのタイプの糖尿病がどの位進行しているか?
- 他の合併症はないか?
の2点になります。まずどのタイプの糖尿病か確認するために、C-ペプチド(CPR)を一緒に測定することがあります。CPRとは、膵臓が分泌しているインスリン量を示す値になります。つまりCPRが異常に低い場合は、インスリン分泌できなくなった1型糖尿病の可能性が出てきます。その場合は、インスリンの注射薬の治療が必要になるため総合病院で精査が必要になります。
一方でCPRが異常に高い場合は、インスリンが大量に出ているのにも関わらず、インスリンが効きづらくなっている2型糖尿病であることが分かります。CPRが高い方にインスリン量の分泌を促すお薬を処方しても、あまり効果が認められないためCPRは1型か、2型か以外の確認に治療薬の選択にも使用できます。
大部分の方は2型糖尿病ですが、決めつけて1型糖尿病を見過ごしてしまうと患者様の不利益につながるため当院ではどちらのタイプか確認したうえで治療を行います。
また糖尿病と名の通り、尿の検査も必要です。
- 尿から糖分がどの程度でているか
- 尿からタンパク質が出ているか
など当院では尿検査も変更して行わせていただきます。
- 糖
- タンパク質
であれば尿検査試験紙にて5分程度で結果を出せます。採血で糖尿病と診断された方も、尿糖が出ていない方もいます。一方で尿糖が大量に出ているとともに、たんぱく質まで出ている人もいます。また
- 尿中アルブミン
といった数値を確認することもあります。尿中微量アルブミン検査では糖尿病腎症の第2期(早期腎症期)から認めるため、タンパクよりも早い段階で腎機能障害を評価することができます。こちらは当院では即日でないものの、後日結果をお示しすることができます。
糖尿病の重症度を確認すると同時に重要なのが、他に合併症がないかです。
特に糖尿病の方は、
- 食事やアルコールなどの暴飲暴食
- 運動不足
などの方も中にもいるため、他の病気が合併されていることがあります。動脈硬化の進行する他の要因として、
- 脂質異常症
- 高血圧
- 肥満(メタボリックシンドローム)
などがあります。糖尿病と合わせてこの4つの疾患を死の四重奏と呼び、どれも動脈硬化を促進する因子になります。糖尿病のみならず、これらの疾患合併している方は多臓器に負担をかけている可能性が高くなります。そのため、血糖値だけをターゲットにして数値を下げても、動脈硬化は防げないため生活習慣病を広く調べることが重要になります。当院では、
脂質異常症に重症な、
- 中性脂肪
- 悪玉コレステロール(LDL)
- 善玉コレステロール(HDL)
の値も血糖値同様に即日で結果を出すことができます。高血圧も認められている方は
- レントゲンで心臓の大きさ
- 心電図にて心臓のリズム
等も一緒に確認することができます。また採血で、
- 膵臓
- 肝臓
- 腎臓
等臓器障害がないかも合わせて確認いたします。即日に結果は出ないものの、血糖値と一緒にまとめて調べることで、患者様の採血回数がなるべく1回で済むように致します。
このように、糖尿病以外にも健康診断で異常が複数指摘された方も、総合的に検査していき患者様のトータルサポートを目指していきます。
糖尿病の治療に関して
1型糖尿病が疑われる方はまず総合病院の精査をお願いいたしますので、当院では
- 食事
- 運動
といった生活による2型糖尿病の治療を行ってまいります。まず大切なことが、患者様の気持ちです。
- 内服や注射の加療を希望するかどうか
- 食事や運動の改善で変わるか様子をみたいかどうか
患者様自身のニーズを伺いたいと思います。一方で重症度によっては食事や運動だけでみていくのが危険な可能性があります。治療するかどうかの目安になるのがHbA1cです。糖尿病の方の治療目標値もHbA1cでの確認が推奨されています。具体的には、

となっています。合併症予防としては、HbA1c 7未満が目標とあります。逆に言えば7以上あると糖尿病で臓器障害を起こす可能性があるため治療推奨されます。また寝たきりや食事量が不安定な高齢者などどんな方でもHbA1c8未満は切るように推奨されています。
ガイドラインに照らし合わせると、
6.5<HbA1c<7.0 →患者様のニーズによって治療方針を決定する
7.0<HbA1c<8.0→薬物療法を推奨する
8.0<HbA1c→薬物療法を強く推奨する
ことが多いです。HbA1cが8以上の方が生活習慣改善だけで、正常化することはかなり難しいです。また正常化を待っている間に、動脈硬化が進行したり、臓器に障害が起きてしまってから、慌てて治療を開始しても元に戻らない可能性もあるためご留意していただければと思います。
さらにHbA1cが10以上と重度の糖尿病の方は『糖尿病性ケトアシドーシス』の危険性があります。糖尿病性ケトアシドーシスは糖代謝が崩れてしまいケトン体という毒素を作るようになってしまった状態です。毒素が全身に回ることで、
- 激しい口渇
- 多飲多尿
- 全身の倦怠感
- 消化器症状(嘔吐、腹痛)
- 浸透圧利尿による脱水症状
等が急激におき、場合によっては意識が無くなって命に関わる場合もあります。糖尿病は一般的にはゆっくりと進行する病気ですが、急激に悪化する病態もあるため重症度によっては悠長にしていられないかもしれません。この場合は症状の有無に合わせて
- 総合病院へご紹介する
- 内服薬や注射薬など複数を組み合わせる
ことにより、患者様の危険な状態を脱するように致します。当院では軽症から重症まで即日HbA1cの結果が出ることで柔軟に対応致します。
糖尿病の食事・運動療法について
ここまで糖尿病の薬について記載してきました。様々なお薬も登場していきますが、最終的には2型糖尿病の方は生活スタイルも見直さないと改善が難しい状態です。ぜひ薬と一緒に生活スタイルも見直していただければと思います。
食事療法
まず食事療法ですが、一番重要なことがカロリー摂取量です。カロリーとは身体を動かすエネルギーの単位で、それぞれ体の中で1gあたり、
- たんぱく質4kcal
- 脂質9kcal
- 炭水化物4kcal
のエネルギーになります。つまり糖尿病というから甘いものを控えようとして炭水化物を摂取するようになっても意味がありません。このカロリーの適正値内で食事量をコントロールするようにします。適正なカロリー量は、標準体重と運動量から計算します。重要なのが現体重ではなく、その身長で平均的な標準体重でカロリーを計算することです。
標準体重は(身長(m)×身長(m)×22)で計算しましょう。この22という数値はBMI22が理想的とされているからです。次に運動量ですが、
- 軽い活動(ほとんどデスクワークや家で作業していたりと運動量が少ない方)
- 中等度の活動(階段の上り下りや通勤歩行30分以上など適度の運動がある方)
- 重労働(肉体労働やスポーツを日常的にされている方)
それぞの運動量を標準体重にかけ合わせます。
軽い活動 標準体重×25
中等度の活動 標準体重×30
重労働 標準体重×35
例えば身長170cmの中等度の活動の方は、
1.7×1.7×22×30=約1900カロリー
となります。身長170cmの人の体重が60Kgだろうと90Kgだろうと、必要カロリーは1900と変わりません。そしてこのカロリー量は、糖尿病の方にとっては制限が厳しいです。例えば
- ご飯一杯(150g) 約250カロリー
- CoCo壱番屋のビーフカレー:821カロリー
- 日高屋のW餃子定食唐揚げ:1197カロリー
となります。3食何も考えずに食べてしまうと3000、4000カロリー簡単に行ってしまうので注意が必要です。またカロリー以外にも、
- タンパク質、脂質、ビタミン、ミネラルをバランスよくとる
- アルコールはほどほどに
- 規則正しい食事を
等あります。当院では、協力をあおいでいる隣の日本調剤薬局様で常勤で栄養指導士さんがいらっしゃいます。もしご自身の食事内容について質問がある方は薬局さんに相談してベストの食事内容を見つけていただければと思います。
運動療法
運動には2種類の運動があります。
- 有酸素運動(持続的にエネルギーを消費する運動)
- 無酸素運動(瞬発的にエネルギーを消費する運動)
の2つです。
- 有酸素運動にはジョギング、サイクリング、水泳
- 無酸素運動には、ダンベル運動、100m走、腹筋運動
等があげます。このうち重要なのが①の有酸素運動になります。、②の無酸素運動は筋肉内のエネルギーを爆発させるだけで終わってしまい、乳酸など疲労物質が出てくるのみで糖分は使用しません。持続してエネルギーを使用する①有酸素運動で初めて糖分を消費すると言われています。① の有酸素運動の負荷量ですが、心拍数が1分間に120回前後がお勧めとされています。正常な心拍数が50-100回程度のなので軽い負荷を持続することが大切となっております。この軽めの負荷を30分程度、週に3回程度することが理想とされています。脈拍数に関しては今はジムなどで測定しながら運動することも可能です。どの位の負荷か気になる方はぜひジムをご活用いただければと思います。
まとめ
- 当院では糖尿病の診断・重症度の判断に必要な血糖値、HbA1cが当日値を出すことができます。
- 糖尿病の方は他の合併症もないか合わせて注視しながら治療を行います。
- 糖尿病の内服に関しては新しく登場しているお薬も踏まえつつ、患者様ごとにベストな治療薬になるよう調整していきます。
- 週に1回の注射の投与指導を当院でさせていただきます。
- インスリン自己注射施行中の方は、自己測定も含めて当院で管理可能です。
 糖尿病は名前からするとそこまで重症感が漂わないかもしれません。年を取ればとるほど発症する人も多いため、『周りの人も指摘されているし、症状もないからいいか』とついつい放置してしまうことが多いです。しかし糖尿病を放置し続けた結果様々な合併症が起こった方を医療者として多くみております。人生やり直したいと思っても、糖尿病が重症化 したらもとに戻すことができなくなります。当院では週6診療することで一人でも通いやすい状態でできるよう努めてます。また『数字』のみにとらわれず、『患者様の身体』を守ることに重きを置いて診療してまいります。ぜひぜひ皆様の糖尿病の治療の力になれればと思うのでいつでも受診してみてください。
糖尿病は名前からするとそこまで重症感が漂わないかもしれません。年を取ればとるほど発症する人も多いため、『周りの人も指摘されているし、症状もないからいいか』とついつい放置してしまうことが多いです。しかし糖尿病を放置し続けた結果様々な合併症が起こった方を医療者として多くみております。人生やり直したいと思っても、糖尿病が重症化 したらもとに戻すことができなくなります。当院では週6診療することで一人でも通いやすい状態でできるよう努めてます。また『数字』のみにとらわれず、『患者様の身体』を守ることに重きを置いて診療してまいります。ぜひぜひ皆様の糖尿病の治療の力になれればと思うのでいつでも受診してみてください。












